糖尿病慢性伤口(DCW)是糖尿病最具威胁性的慢性并发症之一,其中以糖尿病足溃疡为最典型的表现形式。包括局部负压、生长因子、自体富血小板凝胶在内的多种创面疗法已取得较好治疗效果,而对于难治性或有治疗禁忌的伤口,需要更具体的治疗选择。基于干细胞的疗法在慢性皮肤伤口治疗临床前研究和临床试验中取得了良好的反馈,其中尤以间充质干细胞(MSCs)应用最广泛,而同种异体/自体干细胞移植相关的潜在安全问题和长期健康影响需要进一步关注和监督。近年来研究发现干细胞主要通过旁分泌发挥其创伤修复作用,外泌体作为其主要的旁分泌活性成分在细胞间通讯中发挥重要作用,可避免干细胞直接移植到体内的潜在风险,从而成为慢性伤口治疗的新型“无细胞”策略。因此,冉兴无教授团队对间充质干细胞源性外泌体在糖尿病性伤口中的应用研究进行回顾,对间充质干细胞源性外泌体在糖尿病伤口愈合各阶段发挥的作用和潜在治疗机制进行了全面的总结与回顾。
皮肤组织损伤后的伤口愈合依赖于一系列动态的生理过程,包括止血、炎症、细胞增殖和组织重塑,任一阶段失衡最终都会导致伤口愈合延迟和慢性伤口的形成。多种病理状态均能够导致伤口慢性化,包括糖尿病、压力性损伤、感染、动/静脉功能不全等,其中发病机制和治疗策略最为复杂的是糖尿病慢性伤口(DCW)。随着组织工程技术的快速发展,干细胞由于其多向分化和自我更新潜能在损伤修复领域发挥着不可或缺的作用,临床前研究和临床实践中尤以间充质干细胞的应用最为广泛。外泌体是直径范围在10-200 nm之间具有脂质双分子层结构的细胞囊泡,可由几乎所有类型的细胞分泌。间充质干细胞源性外泌体(MSC-Exos)能够将亲代细胞来源的DNA、RNA、蛋白质、脂类和细胞因子等生物活性物质转移到受体细胞调节其功能从而参与机体生理状态维持和病理状态调节。
推荐阅读:根治糖尿病不再是梦,揭秘世界首例自体干细胞来源胰岛移植
多项基础研究证实MSC-Exos在糖尿病性伤口愈合的各个阶段均发挥着重要作用。止血阶段,MSC-Exos的应用具有抑制出血、促进血栓形成和诱导凝血的效果;炎症阶段,MSC-Exos通过递送生物活性物质能够诱导巨噬细胞表型转化并调节创面局部炎症细胞因子水平;细胞增殖阶段,在伤口部位施用外泌体能够刺激成纤维细胞、角质形成细胞和血管内皮细胞的增殖、迁移和分化能力,促进损伤部位的血管、细胞外基质生成和再上皮化而直接影响伤口愈合的增殖期;组织重塑阶段,使用MSC-Exos治疗可以防止组织过度增殖,减少瘢痕组织形成而恢复损伤皮肤的正常形态。事实上伤口愈合的各个阶段紧密交织在一起,MSC-Exos 不仅在特定阶段发挥作用,能够参与各阶段伤口微环境调控从而发挥促进愈合的作用。该项研究总结了使用不同细胞来源、给药方法、剂量及频率的MSC-Exos在糖尿病伤口动物模型中的疗效和潜在分子机制。
图1.间充质干细胞源性外泌体在糖尿病皮肤伤口愈合中的调控机制

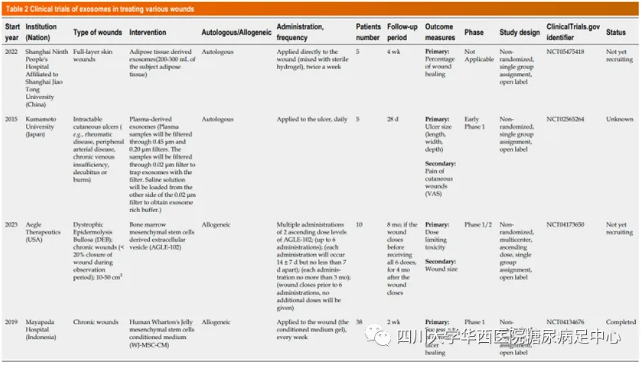
截至目前为止尚无MSC-Exos和其他干细胞来源的外泌体在糖尿病皮肤伤口愈合的临床研究报道。不同组织来源的外泌体、细胞外囊泡富含外泌体的干细胞条件培养基治疗全层皮肤伤口的临床试验目前尚无相关研究结果报告,需要更多高质量的随机对照试验来进一步证实这些研究结果。
表2. 外泌体/细胞外囊泡/干细胞条件培养基治疗皮肤伤口相关临床试验
推荐阅读:【科技日报】治疗糖尿病,医学界又贡献了新招术——除了打胰岛素、吃二甲双胍,还有干细胞疗法、冷冻疗法……
外泌体研究尚处于起步阶段,用于治疗糖尿病创面的高效、稳定、安全、可量产的干细胞及相关产品仍有待探索和开发以实现从临床前研究到临床应用的转化。在未来的临床试验和实践中需要进行更多研究,以确定糖尿病伤口最有效的细胞来源;建立最佳的MSC大规模培养条件;解决外泌体成分异质性问题;探索 MSC-Exos 的标准化分离、质量控制、纯化和表征技术并确定长期储存的最佳方法。研究人员还需要充分了解外泌体运输到目标区域后的能力、损失、分布、扩散效率和清除效率。通过预处理、基因工程和转染等物理、化学或生物方法,特异性增强某种治疗潜力,从而实现比天然外泌体更好的伤口愈合效果。此外,将外泌体与生物材料相结合,可以制造出生物活性敷料,以增强或结合多重修复能力,提供局部微环境稳定性并实现外泌体的持续释放。此外,有必要尽快开展临床试验,以验证MSC-Exos在临床患者中的最佳剂量、给药方式和疗效评价,期待其在临床实践中促进DCW愈合的广阔应用前景。










